O que é Inseminação Artificial?
A Inseminação Artificial consiste na colocação de espermatozoides móveis na cavidade do útero durante a ovulação. Neste procedimento não há necessidade de retirada/manipulação dos óvulos e a fecundação (união do óvulo com o espermatozoide para formação do embrião) ocorre dentro do organismo da mulher (tuba uterina). A inseminação pode ser realizada com ciclo natural (espontâneo) ou através da estimulação hormonal da ovulação.
Quando a inseminação está indicada?
A inseminação artificial pode ser o tratamento inicial para casais com dificuldade em engravidar nas seguintes situações:
- Fator masculino leve (homens com poucas alterações no espermograma): dependendo das características observadas no exame do sêmen, pode ser realizado o preparo dos espermatozoides com seleção daqueles que apresentam maior chance de fecundação (espermatozoides móveis).
- Fator ovulatório (ausência ou redução da frequência da ovulação): os resultados são semelhantes as taxas de sucesso do namoro programado, mas a inseminação pode ser utilizada quando houver associação com o fator masculino leve.
- Endometriose: formas mínima ou leve.
- Esterilidade sem causa aparente (ESCA).
- Sêmen de Doador.
Quais os pré-requisitos antes de fazer a inseminação artificial?
A avaliação clínica é fundamental para estabelecer estratégias para alcançar o tão sonhado positivo. Após a realização da história clínica e exame físico, inicialmente o médico deve solicitar o espermograma. Caso a característica dos espermatozoides seja normal ou levemente alterada, deve-se então avaliar se as trompas são normais. A avaliação da permeabilidade das trompas pode ser realizada através da histerossalpingografia, histerossonosalpingografia ou da videolaparoscopia.
Então, para a realização da inseminação dois pré-requisitos principais devem ser avaliados:
- 1. Espermograma normal ou levemente alterado: número de espermatozoides móveis recuperados maior ou igual a 5,0 milhões/ml
- 2. Permeabilidade tubária: pelo menos uma trompa pérvia para que ocorra a passagem do óvulo, espermatozoide e, após a fecundação, do embrião.
Qual a taxa de sucesso da inseminação?
Apesar da taxa de sucesso da inseminação ser inferior às da FIV/ICSI, em situações especiais, esta técnica representa um tratamento efetivo de custo reduzido. Um estudo americano publicado no conceituado New England Journal avaliou 900 mulheres com esterilidade sem causa aparente (ESCA) e demonstrou que a taxa de nascido vivo após 04 tentativas de inseminação variou entre 19 e 32%, sendo maior quando se utilizou hormônios injetáveis para a estimulação ovariana. Entretanto, outros estudos realizados na Europa e Estados Unidos observaram que a taxa de bebê em casa varia de acordo com a idade da mulher (tabela 1):
Tabela 1: Taxa de nascido vivo por ciclo e cumulativa em casais que recorreram à inseminação artificial
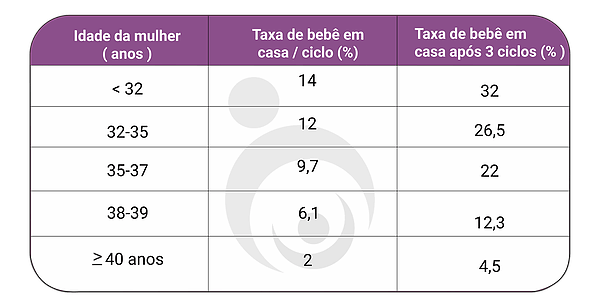
Além da idade da mulher, outros fatores podem influenciar nas taxas de nascido vivo, tais como: causa e tempo da infertilidade, condição financeira para aquisição das medicações, grau de ansiedade, etc.
Na prática, como é realizada a inseminação artificial?
-
PASSO 1: Estimulação ovariana
Tudo se inicia nos primeiros dias do ciclo menstrual, quando é realizado um ultrassom. Nesta primeira avaliação, a mulher é orientada a aplicar hormônios em casa para estimular o crescimento dos folículos (região do ovário que contém o óvulo) até o momento da ovulação.
-
PASSO 2: Controle da ovulação (ultrassonografia)
Durante o uso dos hormônios, a mulher é submetida à ultrassonografia (em torno de 2 a 5 exames) para monitoramento do crescimento dos folículos. Quando o maior folículo atingir tamanho adequado, outra medicação (gonadotrofina coriônica humana – hCG) é administrada para desencadear a ovulação (ocorre 36 horas depois do uso do hCG). A estimulação completa dos ovários até a ovulação ocorre, em média, entre 9 e 13 dias.
-
PASSO 3: Coleta seminal
Aproximadamente 40-80 minutos antes da mulher ovular (34 horas após o uso do hCG), o parceiro coleta amostra de sêmen por masturbação ou pode ser utilizado sêmen de doador. No dia da inseminação, os espermatozoides serão processados no laboratório de andrologia para seleção dos espermatozoides de melhor qualidade. Se o sêmen for do parceiro, haverá necessidade do comparecimento deste à clínica CEFERP no dia da transferência de espermatozoides. Nestes casos, é necessário período de abstinência sexual de 02 a 05 dias.
-
PASSO 4: Inseminação (transferência do sêmen)
Após o preparo dos espermatozoides com um líquido especial (meio de cultivo), o embriologista coloca este conteúdo em um cateter fino de plástico. Com a mulher na posição ginecológica, o cateter com os espermatozoides é introduzido pela vagina até o útero de forma lenta e delicada (figura 1 – início da página). Esta etapa é tranquila, indolor e não há necessidade de anestesia. Após a inseminação, a mulher pode
voltar às suas atividades normais e deve iniciar o uso de outro hormônio na forma de comprimido (até a 8ª semana de gestação, se o teste de gravidez for positivo). -
PASSO 5: Teste de gravidez
O teste de gravidez (Beta-hCG) deve ser realizado 14 dias após a inseminação dos espermatozoides. Em caso de gravidez será agendado uma ultrassonografia para confirmar a gestação e verificar o número de embriões. Se o exame demonstrar que está tudo bem, a gestante pode manter seguimento pré natal de rotina com o obstetra de sua confiança.
Quais as complicações mais frequentes relacionadas a inseminação?
Independentemente da técnica de reprodução assistida, o uso de hormônios para a estimulação dos ovários pode estar associada a duas principais complicações:
- 1. Hiperestimulação ovariana: o uso de medicações hormonais para estimular o crescimento dos folículos pode estar associado à resposta exagerada dos ovários (hiperestimulação ovariana). Entretanto, como a estimulação hormonal na inseminação é realizada com baixas doses de medicamentos, o risco desta complicação é pequeno. Além disto, o controle ultrassonográfico permite identificar os casos de hiperestimulação para que sejam realizadas medidas adequadas para o controle desse possível efeito colateral.
- 2. Gestação múltipla: a gestação múltipla pode ocorrer, mas durante o acompanhamento ultrassonográfico da estimulação é possível verificar quantos folículos estão em desenvolvimento. De acordo com esta avaliação, pode-se suspender as relações sexuais e/ou a inseminação durante a estimulação dos ovários para evitar gestação gemelar. Caso a mulher apresente mais do que três folículos com potencial de ovulação e/ou deseje reduzir o risco de gestação gemelar, o ciclo necessitará ser suspenso ou poderá ser convertido para FIV.

Dr. Jorge Barreto
CRM-SP 33.541
Médico especialista com formação pelo Hospital das Clínica da FMRP-USP.
- Hamilton JA, Cissen M, Brandes M, Smeenk JM, de Bruin JP, Kremer JA, Nelen WL, Hamilton CJ. Total motile sperm count: a better indicator for the severity of male factor infertility than the WHO sperm classification system. Hum Reprod. 2015;30(5):1110-21.
- im YJ, Park CW, Ku SY. Indications of intrauterine insemination for male and non-male factor infertility. Semin Reprod Med. 2014;32(4):306-12.
- Fauque P , Lehert P, Lamotte M, Bettahar-Lebugle K, Bailly A, Diligent C, Clédat M, Pierrot P, Guénédal ML, Sagot P. Clinical success of intrauterine insemination cycles is affected by the sperm preparation time. Fertil Steril. 2014 ;101(6):1618-23.
- Harris ID, Missmer SA, Hornstein MD. Poor success of gonadotropin-induced controlled ovarian hyperstimulation and intrauterineinsemination for older women.Fertil Steril. 2010;94(1):144-8.
- Geisler ME, Ledwidge M, Bermingham M, McAuliffe M, McMenamin MB, Waterstone JJ. Intrauterine insemination-No more Mr. N.I.C.E. Guy? Eur J Obstet Gynecol Reprod Biol. 2017;210:342-347.

