Karina Bacchi, 41 anos, mãe do Enrico; Mariana Kupfer, 36 anos, mãe da Victória…esses são apenas alguns exemplos de personalidades famosas que trilharam o caminho da produção independente feminina, ou seja, ter um filho sem uma figura paterna conhecida.
Atualmente, as famílias podem ser constituídas de diversas maneiras: presença de pai e mãe, de duas mães, de dois pais ou ainda de uma figura parental individual. Em 2017, o Conselho Federal de Medicina (CFM) publicou uma resolução sobre as normas para utilização das técnicas de medicina reprodutiva.
Nesse documento, o CFM garante que homens e mulheres possam ter um bebê por meio da reprodução assistida sem a figura de um(a) parceiro(a) conhecido(a). Além das mulheres, os homens também podem partir para a produção independente, mas, nesse cenário, há a necessidade da participação de uma mulher para gerar o bebê.
A maternidade em laboratório sem a figura paterna vem crescendo rapidamente no Brasil. Segundo a Agência Nacional de Vigilância Sanitária (Anvisa), houve um aumento de 2.500% na importação de sêmen dos Estados Unidos para o Brasil entre 2011 e 2016. Até meados de 2010, o principal grupo que recorria a tal importação eram os casais heterossexuais que não tinham espermatozoides para gerar um bebê. Agora, esses casais representam 50% desses importadores, e a outra metade é composta por casais homoafetivos femininos e mulheres que partiram para a produção independente.
Estabilidade financeira e ausência de um parceiro ideal são os principais motivos que levam as mulheres a terem seus filhos “sozinhas”. Entretanto, o apoio da família e uma avaliação psicológica criteriosa podem auxiliar nessa jornada. Continue a leitura e saiba mais sobre o assunto!
Como funciona a produção independente feminina?
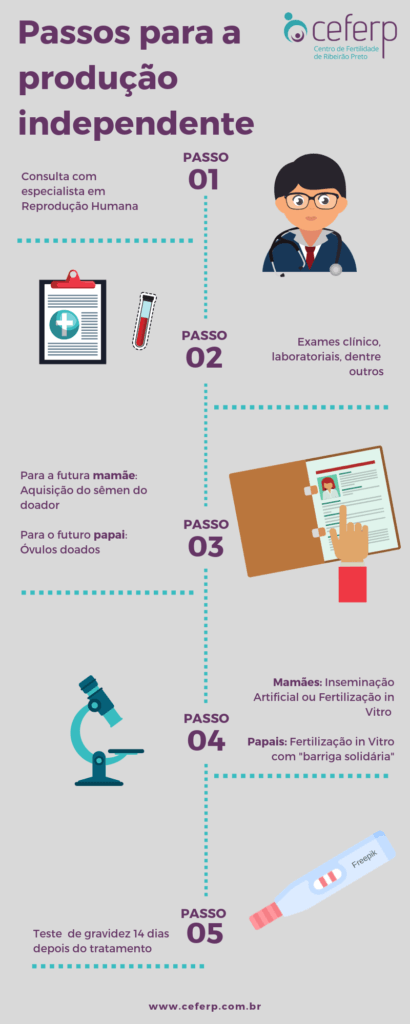
Tudo começa com a avaliação de um especialista em reprodução humana. Inicialmente, deve ser realizada uma avaliação do potencial reprodutivo, que inclui informações clínicas, laboratoriais (dosagem do hormônio antimulleriano, entre outros) e ultrassonográficas (contagem dos folículos ovarianos e avaliação da anatomia uterina).
Com essas informações, é possível realizar o aconselhamento sobre as taxas de sucesso em função da reserva ovariana/idade da mulher e verificar qual tipo de tratamento é o mais adequado para cada caso. Em algumas situações, outros exames, como a avaliação da permeabilidade das trompas, poderão ser necessários para a definição terapêutica.
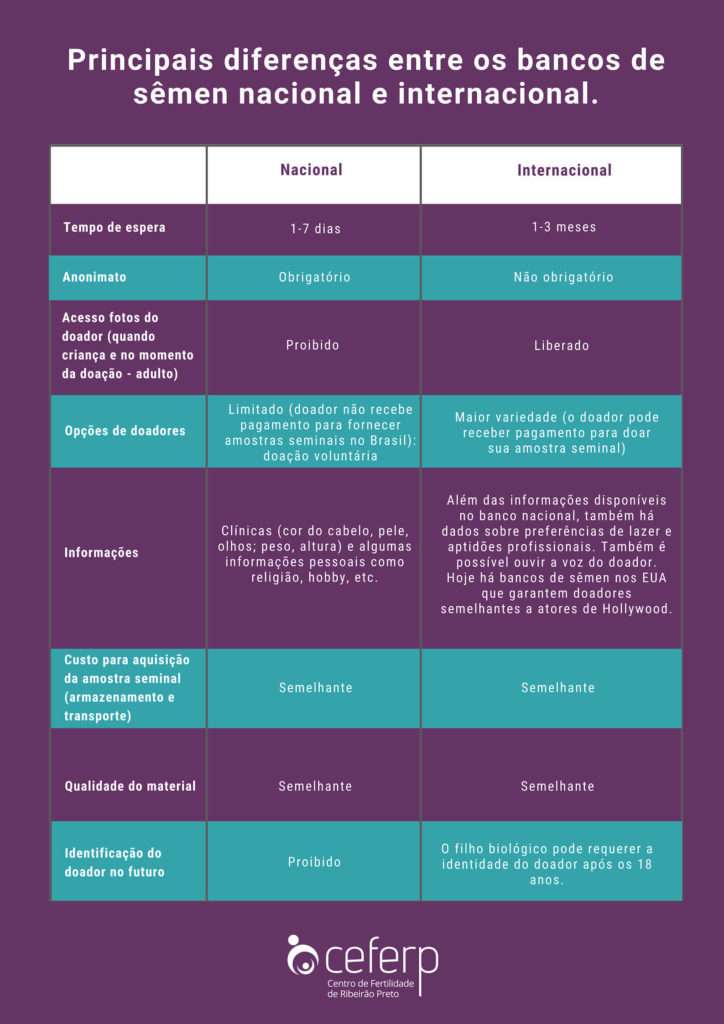
No caso da produção independente feminina, há duas opções: inseminação artificial e fertilização in vitro (FIV). Antes de iniciar o tratamento, é necessário adquirir a amostra do sêmen do doador. Há duas opções de bancos de sêmen: o nacional e o americano. As particularidades de cada um podem ser observadas no quadro 1.
Quadro 1: Principais diferenças entre os bancos de sêmen nacional e internacional.
Uma vez definido pelo doador, o próximo passo é checar se há amostras disponíveis para o tipo de tratamento proposto: inseminação artificial ou FIV.
Inseminação artificial
A inseminação artificial consiste na colocação de espermatozoides móveis na cavidade do útero no período da ovulação. Como pré-requisito para essa técnica, a mulher necessita realizar algum exame que confirme a permeabilidade tubária. Isso porque a fecundação (união do óvulo com o espermatozoide para a formação do embrião) ocorre dentro do organismo da mulher, na trompa uterina. Se as trompas forem obstruídas, a FIV deverá ser o tratamento de escolha.
A inseminação artificial pode ser dividida em 5 passos, conforme você acompanha na sequência.
- Passo 1 — Estimulação ovariana controlada
A mulher aplica hormônios em casa para estimular o crescimento dos folículos (estruturas dos ovários que contêm os óvulos). Esse desenvolvimento folicular tem duração aproximada de 10 dias e, nesse período, a mulher precisará realizar de duas a três ultrassonografias. - Passo 2 — Ovulação
Por volta do 10º dia, se os folículos atingiram o tamanho de 18-20 mm na ultrassonografia, é desencadeada a ovulação a partir do uso da gonadotrofina coriônica humana (hCG). A ovulação ocorrerá entre 34-37 horas após o uso dessa medicação. - Passo 3 — Preparo seminal
O sêmen é descongelado, e os espermatozoides móveis são selecionados e colocados em um cateter, acoplado em uma seringa. - Passo 4 — Inseminação
Por volta do 12º dia, os espermatozoides são depositados dentro do útero através da vagina. Para tanto, a mulher fica em posição ginecológica, e o cateter pode ser introduzido delicadamente pelo colo do útero. Nesse momento, a progesterona deverá ser iniciada pela vagina. - Passo 5 — Teste de gravidez
A gravidez poderá ser confirmada após 14 dias da realização da inseminação. Se o teste for positivo, a progesterona deverá ser mantida até a 8ª semana de gravidez.
Fertilização in vitro (ICSI)
A outra técnica utilizada no caso de produção independente feminina é a FIV. Nesse procedimento, a fertilização do óvulo pelo espermatozoide ocorre no laboratório, e o embrião é transferido para a cavidade do útero. Nessa técnica, não há necessidade da trompa para engravidar, por isso esse é o tratamento de escolha em mulheres com obstrução tubária bilateral.
Desde sua criação há 40 anos, a FIV evoluiu. Hoje em dia, pode ser realizada a injeção do espermatozoide diretamente no óvulo, em uma técnica conhecida como ICSI (Injeção Intracitoplasmática de Espermatozoide). Clínicas mais modernas de reprodução humana têm utilizado a Super ICSI, técnica que permite aumentar a visualização do tamanho do espermatozoide em mais de 6.000 vezes, facilitando a escolha do espermatozoide com melhor morfologia.
Embora ainda se tenha dúvida sobre o aumento na taxa de nascimento de bebês com a Super ICSI versus a ICSI convencional (aumento de 400 vezes), o maior aumento na visualização do espermatozoide permite uma seleção de forma mais criteriosa, oferecendo maior segurança ao embriologista. Vale lembrar que a escolha mais importante é a dos espermatozoides que têm motilidade progressiva. Em relação a isso, convém conferir o passo a passo da FIV, pois o tratamento é semelhante para todas as famílias que recorrem a essa técnica para engravidar.
E a produção independente masculina? Quais são as particularidades?
No caso dos homens que querem constituir família sozinhos, a FIV é o tratamento de escolha. O passo a passo da FIV não é diferente em relação aos casais com infertilidade que recorrem a ela, mas há duas particularidades para os futuros papais que vão trilhar a produção independente.
Recepção de óvulos doados
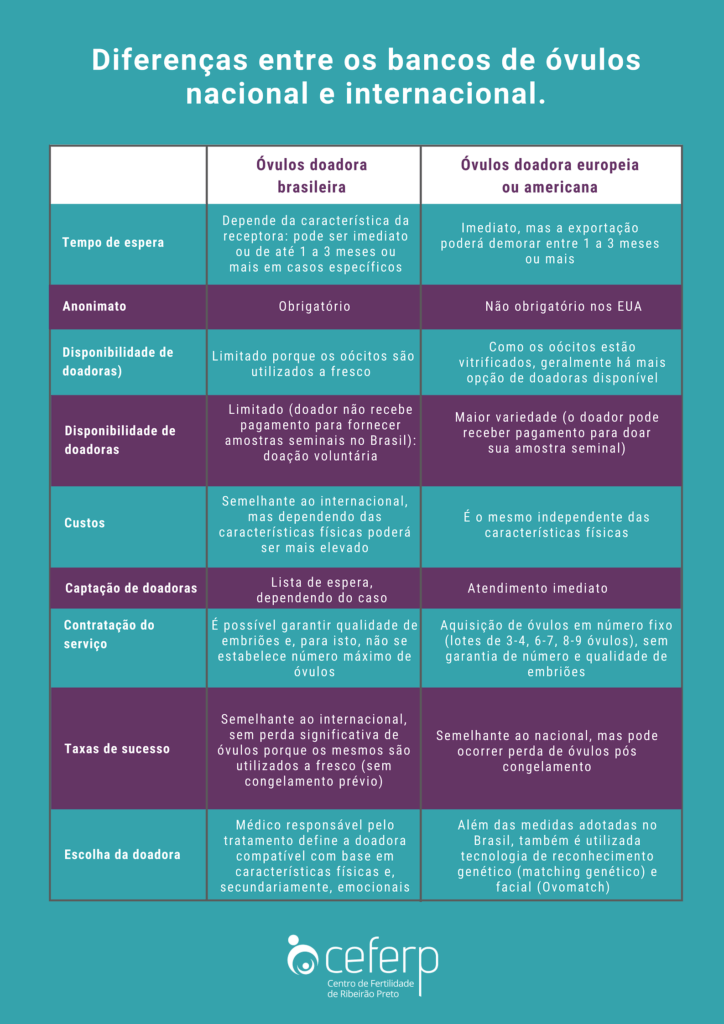
É necessário recorrer a um banco de óvulos de doadoras anônimas. Nesses casos, é possível escolher óvulos de mulheres brasileiras ou de bancos internacionais (quadro 2).
Barriga solidária ou útero de substituição
Nessa opção, torna-se necessário que uma parente de até quarto grau (mãe, irmã, filha, sobrinha, tia ou prima) receba o embrião e faça o pré-natal do bebê gerado a partir do espermatozoide do “papai independente” e do óvulo da doadora. Nesse caso, todos os envolvidos precisam de avaliação psicológica, e o pai biológico tem que garantir o seguimento médico durante a gravidez, o parto e após os primeiros meses do nascimento. Essa técnica também é utilizada para casais homoafetivos masculinos terem seus bebês.
Quadro 2: Diferenças entre os bancos de óvulos nacional e internacional.
Quando o embrião estiver formado e pronto para ser transferido para o útero, a mulher que será a barriga solidária (doando seu útero para a gestação) deverá passar pelo preparo do endométrio para que a transferência do embrião para o útero dela seja realizada. Depois de 14 dias, deve-se fazer o teste de gravidez.
Quanto ao ato solidário, como faço para doar óvulos? E espermatozoides?
Mulheres e homens solidários se compadecem com o sonho de outras pessoas quererem ter filhos, mesmo que de maneira independente. Em vista disso, o CFM em 2017 estabeleceu que a doação de óvulos e espermatozoides possa ser realizada sem caráter lucrativo, com o objetivo de beneficiar os futuros pais e mães e também auxiliar nos gastos com o seu próprio tratamento — o que é conhecido como doação compartilhada.
Doação de óvulos
Segundo o Conselho Federal de Medicina (CFM), a doadora de óvulos deve cumprir os seguintes pré-requisitos:
- idade de até 37 anos — após isso pode ocorrer piora da qualidade genética e maior taxa de abortos;
- sigilo e anonimato — doadora e receptora não devem ter suas identidades reveladas, ou seja, não podem se conhecer;
- não pode haver caráter comercial, ou seja, a receptora não pode pagar diretamente à doadora para obtenção de óvulos;
- doação compartilhada — modalidade autorizada pelo CFM na qual a doadora pode doar parte dos óvulos obtidos para sua FIV e, em troca, a receptora pode custear parte do tratamento dessa doadora. As doadoras de óvulos nesse cenário necessitam recorrer à FIV por fator masculino, síndrome dos ovários policísticos ou obstrução tubária bilateral;
- não pode apresentar doenças genéticas, hereditárias ou psiquiátricas conhecidas.
A partir de novembro de 2017, a nova resolução do CFM afirma que mulheres férteis podem ser doadoras voluntárias de óvulos. Nesses casos, é possível que ocorra maior chance de sucesso da FIV porque muitas dessas mulheres já têm filhos, e a fertilidade delas já foi testada.
Doação de sêmen
Um homem com boas condições de saúde pode se tornar um doador de sêmen, tendo a idade entre 18 e 45 anos e fazendo isso de forma anônima, de acordo com as regras da Anvisa (Agência Nacional de Vigilância Sanitária) e do CFM. Os gametas são coletados e armazenados em bancos de sêmen específicos.
O doador passará por uma investigação da história da sua vida e da sua família (para afastar probabilidades de doenças genéticas graves), exames clínicos e laboratoriais (hepatites, HIV, HTLV e sífilis) e avaliação da fertilidade.
Uma vez aprovado, as amostras são obtidas após a masturbação e armazenadas em nitrogênio líquido por tempo indeterminado. Esses gametas doados podem ser utilizados por mulheres que desejam a produção independente, casais homoafetivos femininos e casais nos quais o homem não produz espermatozoides.
Quais são os passos até a realização do tratamento?
Para realizar os procedimentos de uma produção independente, é imprescindível fazer uma pesquisa sobre a clínica e os médicos especialistas da área e verificar os registros deles. Assim, seu sonho de ser mãe ou pai poderá ser concretizado de forma segura e tranquila.
Entre em contato com nossa clínica e tire suas dúvidas. Nossa equipe está à sua disposição para o que você precisar!
Veja também CEFERP na mídia falando mais sobre o assunto:
Referências:
- Normas éticas para realização das técnicas de reprodução assistida. Resolução do Conselho Federal de Medicina nº 2.168/2017. Publicada no Diário Oficial da União em 10 novembro de 2017, seção I, p.73. https://sistemas.cfm.org.br/normas/visualizar/resolucoes/BR/2017/2168
- Ghuman NK, Mair E, Pearce K, Choudhary M. Does age of the sperm donor influence live birth outcome in assisted reproduction? Hum Reprod. 2016 Mar;31(3):582-90.
- Tarín JJ, García-Pérez MA, Cano A. Deficiencies in reporting results of lesbians and gays after donor intrauterine insemination and assisted reproductive technology treatments: a review of the first emerging studies. Reprod Biol Endocrinol. 2015 May 29;13:52.
Tags:Intermediario